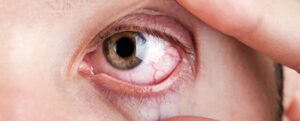
Uveitis bezieht sich im Allgemeinen auf eine Reihe von Erkrankungen, die eine Entzündung der mittleren Schicht des Auges – der Uvea – und des umgebenden Gewebes verursachen. Sie kann schmerzhaft sein, das Auge oder die Augen können rot sein, und die Sicht kann getrübt sein.
Eine Entzündung tritt in der Regel auf, wenn Ihr Immunsystem eine Infektion bekämpft. Manchmal bedeutet Uveitis, dass Ihr Immunsystem eine Augeninfektion bekämpft – sie kann aber auch auftreten, wenn Ihr Immunsystem gesundes Gewebe in Ihren Augen angreift.
Eine Uveitis kann ein Auge oder beide Augen betreffen. Manchmal verschwindet die Uveitis schnell wieder, aber sie kann auch wiederkommen. Und manchmal ist es eine chronische (langfristige) Erkrankung.
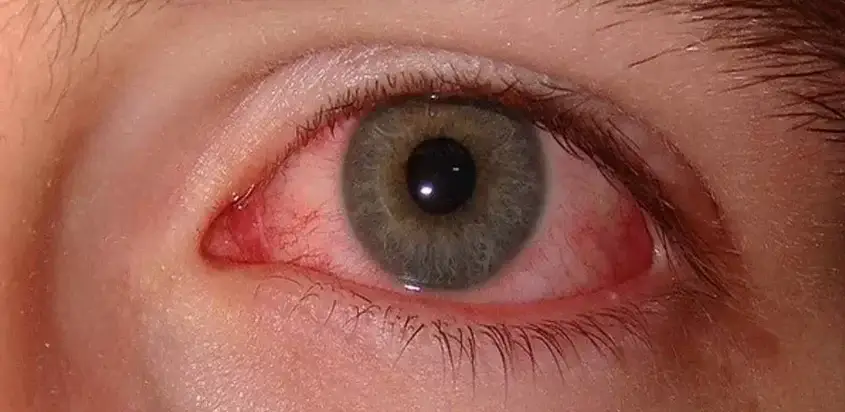
Eine Uveitis kann schwerwiegend sein und zu einem dauerhaften Sehverlust führen. Eine frühzeitige Diagnose und Behandlung sind wichtig, um Komplikationen zu vermeiden und Ihr Sehvermögen zu erhalten. Suchen Sie sofort Ihren Augenarzt auf, wenn Sie Symptome haben.
Uveitis Symptome
Die Anzeichen und Symptome einer Uveitis können unterschiedlich sein. Sie können plötzlich auftreten und sich schnell verschlimmern, in manchen Fällen entwickeln sie sich jedoch schleichend.
Die Uveitis kann ein oder beide Augen betreffen. Gelegentlich treten keine Symptome auf, und die Anzeichen werden bei einer routinemäßigen Augenuntersuchung festgestellt.
Mögliche Symptome sind:
- Floater – Flecken im Auge, die wie winzige Stäbchen oder Ketten aus durchsichtigen Blasen aussehen, die im Blickfeld umherschweben
- Augenschmerzen und Rötungen
- Allgemeine Sehprobleme, einschließlich verschwommenes oder trübes Sehen
- Photophobie, eine abnorme Lichtempfindlichkeit
- Kopfschmerzen
Unbehandelt kann die Uveitis zum Verlust des Sehvermögens führen.
Uveitis-Typen
Es gibt vier Arten von Uveitis, je nachdem, wo sie auf der Aderhaut auftreten. Um die verschiedenen Arten zu verstehen, müssen Sie zunächst die Uvea verstehen.
Was ist die Uvea?
Die Uvea, auch Aderhaut, Aderhautmantel, Aderhauttrakt oder Gefäßtunika genannt, ist die mittlere Gewebeschicht in der Wand des Auges. Diese Schicht innerhalb des Auges erfüllt mehrere Funktionen, darunter die Lichtabsorption und die Fokussierung.
Die Aderhaut besteht aus mehreren Teilen. Dazu gehören die folgenden:
- Iris – der farbige Teil des Auges, der die Pupille umgibt
- Aderhaut – hilft der Linse beim Fokussieren
- Ziliarkörper – ein Muskelring hinter der Iris, der die Netzhaut mit der Sklera verbindet
Die Netzhaut kleidet die Innenseite des Augenhintergrunds wie eine Tapete aus. Das Innere des Augenhintergrunds ist mit einer gelartigen Flüssigkeit, dem Glaskörper, gefüllt. Die verschiedenen Arten der Uveitis betreffen unterschiedliche Teile der Uvea, wie unten beschrieben.
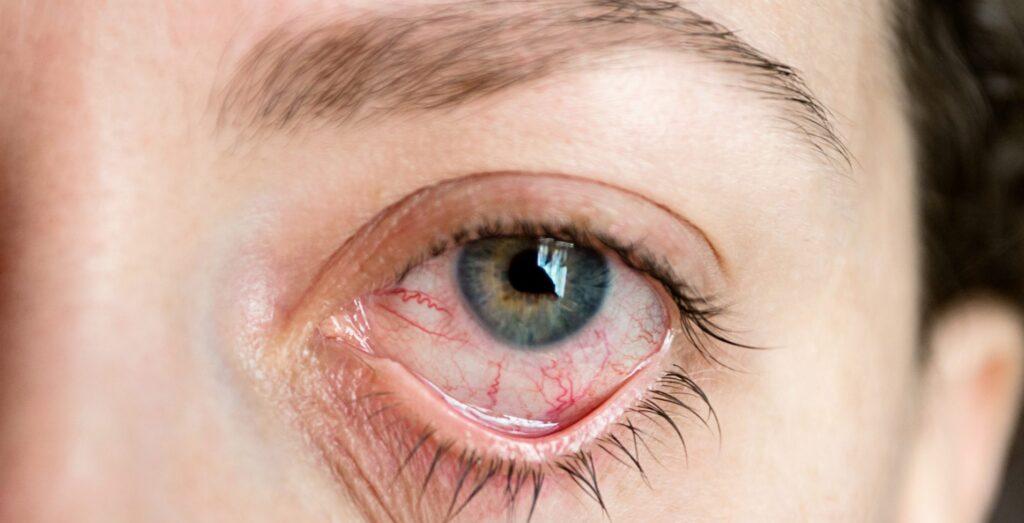
Anteriore Uveitis
Die anteriore Uveitis ist die häufigste Form der Uveitis. Sie wird auch als Iritis (Regenbogenhautentzündung) bezeichnet und betrifft den vorderen Teil des Auges. Ärzte erkennen sie daran, dass sich weiße Blutkörperchen und Fibrin in der vorderen Augenkammer befinden.
Die Ärzte gehen davon aus, dass sie durch eine Entzündung der Iris verursacht wird. Die Iridozyklitis ist ähnlich, beinhaltet jedoch eine Entzündung des Ziliarkörpers.
Intermediäre Uveitis
Eine intermediäre Uveitis kann eine Vitritis oder eine Pars planitis sein. Die Vitritis ist eine Entzündung des gallertartigen Teils des Auges, des Glaskörpers. Liegt der intermediären Uveitis keine Ursache zugrunde, spricht man von Pars planitis. Junge Erwachsene sind anfälliger für diese Art von Uveitis.
Posteriore Uveitis
Bei der posterioren Uveitis handelt es sich um eine Entzündung der Netzhaut und der Aderhaut. Posterior bezieht sich auf den hinteren Teil des Auges.
Panuveitis
Bei der Panuveitis handelt es sich um eine Entzündung in allen Schichten der Aderhaut. Diese Art von Uveitis kann auch andere Bereiche des Auges betreffen, darunter die Linse, die Netzhaut, den Sehnerv und den Glaskörper. Sie kann zu verminderter Sehkraft und Erblindung führen.
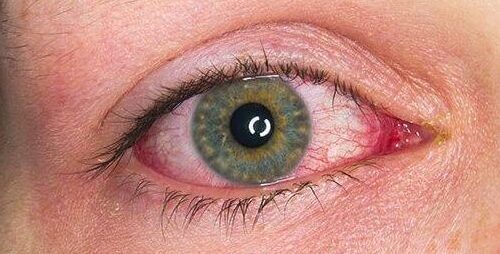
Uveitis Ursachen
In etwa der Hälfte aller Fälle ist die spezifische Ursache der Uveitis unklar, und die Erkrankung kann als Autoimmunerkrankung betrachtet werden, die nur das Auge oder die Augen betrifft.
Wenn eine Ursache festgestellt werden kann, kann es sich um eine der folgenden handeln:
- eine Autoimmun- oder Entzündungskrankheit, die andere Teile des Körpers betrifft, wie Sarkoidose, Spondylitis ankylosans, systemischer Lupus erythematodes oder Morbus Crohn
- Eine Infektion, wie Katzenkratzkrankheit, Herpes zoster, Syphilis, Toxoplasmose oder Tuberkulose
- Nebenwirkung eines Medikaments
- Augenverletzungen oder Operationen
- Sehr selten: Krebs, der sich auf das Auge auswirkt, z. B. ein Lymphom.
Uveitis Risikofaktoren
Mehrere Faktoren können das Risiko für eine Uveitis erhöhen. Einige häufige Risikofaktoren sind:
- Rauchen
- Einnahme bestimmter Medikamente
- Vitamin-D-Spiegel
- Leben mit einer Autoimmunerkrankung wie rheumatoide Arthritis
- Schwangerschaft
- Alter zwischen 40 und 60 Jahren
Außerdem haben Frauen ein höheres Risiko, an Uveitis zu erkranken, als Männer. Auch bestimmte Veränderungen in Ihren Genen erhöhen Ihr Uveitis-Risiko.
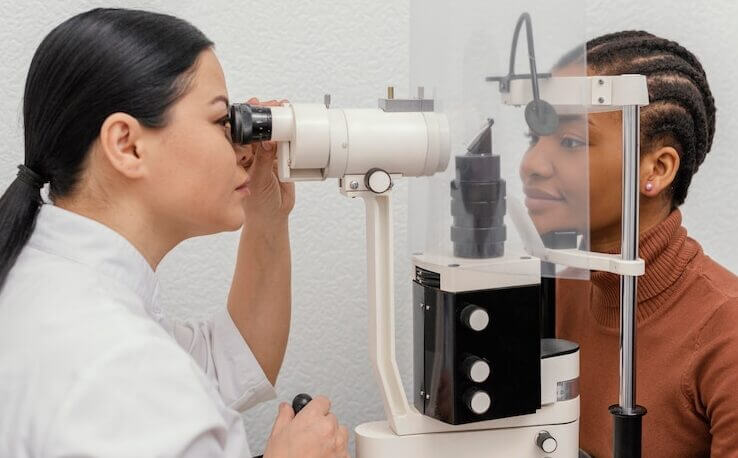
Uveitis Diagnose
Wenn Sie einen Augenarzt (Ophthalmologen) aufsuchen, wird dieser wahrscheinlich eine vollständige Augenuntersuchung durchführen und eine gründliche Anamnese erheben. Die Augenuntersuchung umfasst in der Regel Folgendes:
- Beurteilung des Sehvermögens (mit Ihrer Brille, falls Sie diese normalerweise tragen) und der Reaktion Ihrer Pupillen auf Licht.
- Tonometrie. Bei der Tonometrie wird der Druck im Inneren Ihres Auges (Augeninnendruck) gemessen. Für diesen Test können betäubende Augentropfen verwendet werden.
- Eine Spaltlampenuntersuchung. Eine Spaltlampe ist ein Mikroskop, das die Vorderseite Ihres Auges vergrößert und mit einem intensiven Lichtstrahl beleuchtet. Diese Untersuchung ist notwendig, um mikroskopisch kleine Entzündungszellen im vorderen Teil des Auges zu erkennen.
- Ophthalmoskopie. Bei dieser Untersuchung, die auch als Funduskopie bezeichnet wird, wird die Pupille mit Augentropfen geweitet und ein helles Licht in das Auge gestrahlt, um den Augenhintergrund zu untersuchen.
Ihr Arzt kann auch Folgendes empfehlen:
- Eine Farbfotografie des Augeninneren (Netzhaut).
- Optische Kohärenztomographie (OCT). Mit diesem Test wird die Dicke der Netzhaut und der Aderhaut gemessen, um Entzündungen in diesen Schichten zu erkennen.
- Fluoreszeinangiografie oder Indocyaningrün-Angiografie. Bei diesen Untersuchungen wird ein intravenöser (IV) Katheter in eine Armvene gelegt, um einen Farbstoff zu verabreichen. Dieser Farbstoff gelangt in die Blutgefäße des Auges und ermöglicht Aufnahmen von Blutgefäßentzündungen im Augeninneren.
- Analyse des Kammerwassers oder des Glaskörpers aus dem Auge.
- Blutuntersuchungen.
- Bildgebende Untersuchungen, Röntgenaufnahmen, CT- oder MRT-Scans.
Wenn der Augenarzt glaubt, dass eine Grunderkrankung die Uveitis verursacht hat, kann er Sie für eine allgemeinmedizinische Untersuchung und Labortests an einen anderen Arzt überweisen.
Manchmal ist es schwierig, eine spezifische Ursache für eine Uveitis zu finden. Auch wenn eine bestimmte Ursache nicht gefunden wird, kann die Uveitis erfolgreich behandelt werden.
In den meisten Fällen führt die Identifizierung einer Ursache für Uveitis nicht zu einer Heilung. Es ist immer noch eine Behandlung erforderlich, um die Entzündung zu kontrollieren.
Uveitis Behandlung
Die häufigste Behandlung der Uveitis besteht in der Gabe von Kortikosteroiden, um die Entzündung zu verringern. Darüber hinaus können Augentropfen verwendet werden, um die Pupillen zu öffnen, was Schwellungen und Schmerzen lindert.
Wenn eine Grunderkrankung die Uveitis verursacht, kann sich die Behandlung auf diese spezielle Erkrankung konzentrieren. In der Regel ist die Behandlung der Uveitis unabhängig von der zugrundeliegenden Ursache dieselbe, solange sie nicht infektiös ist.
Das Ziel der Behandlung besteht darin, die Entzündung im Auge und gegebenenfalls in anderen Körperteilen zu verringern. In einigen Fällen kann eine Behandlung über Monate bis Jahre erforderlich sein.
Zu den Behandlungsmöglichkeiten gehören:
Medikamente
Zu den Medikamenten zur Behandlung der Uveitis können gehören:
- Entzündungshemmende Medikamente. Ihr Arzt kann Ihnen Augentropfen mit entzündungshemmenden Medikamenten, wie z. B. einem Kortikosteroid, verschreiben. Augentropfen reichen in der Regel nicht aus, um die Entzündung jenseits des vorderen Augenabschnitts zu behandeln, so dass eine Kortikosteroid-Injektion in oder um das Auge oder Kortikosteroid-Tabletten (zum Einnehmen) erforderlich sein können.
- Antibakterielle oder antivirale Medikamente. Wenn eine Infektion die Uveitis verursacht, kann Ihr Arzt Antibiotika, antivirale Medikamente oder andere Arzneimittel mit oder ohne Kortikosteroide verschreiben, um die Infektion unter Kontrolle zu bringen.
- Immunmodulierende Medikamente. Sie benötigen möglicherweise immunsuppressive Medikamente, wenn Ihre Uveitis beide Augen betrifft, nicht gut auf Kortikosteroide anspricht oder so schwerwiegend ist, dass sie Ihr Sehvermögen gefährdet.
- Medikamente, die Krämpfe kontrollieren. Augentropfen, die die Pupille erweitern (dilatieren), können verschrieben werden, um Krämpfe in der Iris und im Ziliarkörper einzudämmen, was zur Linderung von Augenschmerzen beitragen kann.
Möglicherweise müssen Sie Ihren Arzt alle ein bis drei Monate zu Nachuntersuchungen und Bluttests aufsuchen.
Chirurgische oder andere Eingriffe
Solche Eingriffe können sein:
- Vitrektomie. Ein chirurgischer Eingriff, bei dem ein Teil des Glaskörpers in Ihrem Auge entfernt wird, wird nur selten zur Diagnose oder Behandlung der Erkrankung eingesetzt.
- Ein medikamentenfreisetzendes Implantat. Für Menschen mit einer schwer zu behandelnden posterioren Uveitis kann ein in das Auge implantiertes Gerät eine Option sein. Dieses Gerät gibt zwei bis drei Jahre lang langsam Kortikosteroide an das Auge ab.
Katarakte entwickeln sich in der Regel bei Menschen, die noch keine Kataraktoperation hatten. Bei bis zu 30 % der Patienten ist auch eine Behandlung des erhöhten Augendrucks erforderlich, um die Entwicklung eines Glaukoms zu verhindern.
Nachdem Sie die Uveitis erfolgreich behandelt haben, kann sie wieder auftreten. Vereinbaren Sie einen Termin mit Ihrem Arzt, wenn eines Ihrer Symptome wieder auftritt oder sich verschlimmert.
Darüber hinaus können Sie möglicherweise natürliche oder ergänzende Therapien anwenden, um Grunderkrankungen wie rheumatoide Arthritis zu behandeln. Sprechen Sie jedoch mit Ihrem Arzt über komplementäre Therapien, bevor Sie diese anwenden.
Uveitis Erholungszeit
Mit einer Behandlung kann die Uveitis innerhalb von 2 bis 5 Wochen abklingen, je nach Schweregrad kann es aber auch mehrere Monate dauern, bis sie abgeklungen ist.
Wie schnell Sie sich erholen, hängt unter anderem von der Art der Uveitis und dem Schweregrad Ihrer Symptome ab. Eine Uveitis, die den hinteren Teil des Auges betrifft (hintere Uveitis oder Panuveitis, einschließlich Retinitis oder Choroiditis), heilt in der Regel langsamer als eine Uveitis im vorderen Teil des Auges (anteriore Uveitis oder Iritis).
Die anteriore Uveitis kann entweder akut – einige Wochen lang – oder chronisch – drei oder mehr Monate lang – verlaufen. Die meisten Fälle von hinterer Uveitis sind chronisch, und es dauert in der Regel mehrere Monate, bis sich eine Person vollständig erholt.
Es ist jedoch nicht möglich, genau zu wissen, wie lange ein Fall dauern wird. Sie sollten mit Ihrem Arzt über die Aussichten sprechen und alle Behandlungsempfehlungen befolgen, um eine Genesung sicherzustellen.
Uveitis Komplikationen
Schätzungsweise einer von fünf Uveitis-Patienten entwickelt einen hohen Augeninnendruck (okuläre Hypertension). Unbehandelt besteht ein erhöhtes Risiko für die Entwicklung der folgenden Augenprobleme:
- Grüner Star (Glaukom).
- Grauer Star (Katarakt).
- Zystoides Makulaödem (CME), Schwellung der Augenmakula in der Netzhaut.
- Beschädigung der Glaskörpersubstanz, die das Auge ausfüllt.
- Abgelöste Netzhaut.
- Vernarbung der Netzhaut
- Hintere Synechien.
- Schädigung des Sehnervs
- Dauerhafter Sehverlust
Uveitis Vorbeugung
Das medizinische Personal weiß in der Regel nicht, was die meisten Fälle von Uveitis verursacht. Sie können also nicht viel tun, um die Krankheit zu verhindern.
Es ist immer ratsam, alles zu tun, um die Gesundheit der Augen zu erhalten. Die Behandlung von Krankheiten, Infektionen oder anderen Gesundheitszuständen, die mit Uveitis in Verbindung stehen, kann dazu beitragen, Ihr Sehvermögen zu schützen. Sie können Ihr Risiko auch senken, indem Sie mit dem Rauchen aufhören.
Wenn Sie an einer Grunderkrankung wie rheumatoider Arthritis leiden, können Sie einer Uveitis vorbeugen, indem Sie die Behandlung dieser Erkrankungen befolgen und dafür sorgen, dass Ihre Krankheit in Remission bleibt.
Abschließende Worte von MedWisePlus
Die Uveitis kann mehrere Teile der mittleren Augenschicht betreffen. Es gibt verschiedene Arten von Uveitis, je nachdem, wo sie auftritt. Sie können akute oder chronische Formen entwickeln, was sich darauf auswirkt, wie schnell Sie sich mit der Behandlung erholen.
Die Behandlung kann unterschiedlich sein, aber das Hauptaugenmerk liegt auf der Verringerung der Entzündung und Schwellung, um Komplikationen zu vermeiden. Wenn Sie mit einer Grunderkrankung wie rheumatoider Arthritis leben, sollten Sie mit Ihrem Arzt zusammenarbeiten, um beide Erkrankungen zu behandeln.
Da die Uveitis nach der Behandlung häufig wiederkehrt, müssen Sie regelmäßig Ihre Augen untersuchen lassen, um Ihre Sehkraft zu schützen.




Comments are closed.